体液と電解質
体液とは体の液体成分のことで、成人では体重の約60%です。水が主成分で、細胞外液と細胞内液に分けられます。細胞外液は組織液、血漿、リンパ液、胃液、などです。電解質は中学校で習ったように溶媒中に溶解した際に、陽イオンと陰イオンに電離する物質のことです。NaClなどが代表的な電解質で、水に溶けるとイオンに電離します(Na+、Cl–)。医学においても電解質は重要です。Na+、K+、Cl –、Ca2+、HCO3–、PO43-、などが生命活動の維持に深くかかわっています。例えば、体液維持にかかわる浸透圧、細胞の興奮や抑制、神経伝達です。一般に細胞外液と細胞内液は電解質の組成に違いがあります。前者はNa+、Cl–、Ca2+が多く、K+は少ない。後者はK+、Mg2+が多く、Na+、Cl –、Ca2+は少ない。
電解質と心拍
心拍は心臓の心筋細胞の収縮と弛緩の繰り返しです。心臓の収縮の指令は右心房にある洞房結節を構成する特殊な心筋細胞から出されます。この洞房結節の細胞は自発興奮機能(自動能)があり、自然に備わったペースメーカーです。細胞の興奮伝達には細胞膜の電位の一過性変化が必要で、活動電位とよばれます。この活動電位にK+、Na+が関与しています。
一般的に細胞内の電位は細胞外液に対して負になっています(通常−70mV)。これは静止膜電位 とよばれ、主にK+の細胞内外の濃度差で決まります。相対的にK+濃度は細胞内で高く、細胞外で低いです。細胞が興奮した時には、Na+が細胞外から細胞内に流入してこの膜電位が浅くなります(脱分極)。膜電位が+30mVまで上昇してピークになると、細胞内のK+が細胞外に流出して、膜電位が通常に戻ります。細胞外液の電解質濃度はほぼ血液中の電解質濃度に等しいと考えられます。Na+、K+濃度は細胞の興奮に関与するので、細胞内だけでなく、細胞外の血中でも厳密に一定の幅に管理されています(血液中の基準値はNa 136〜147mEq/L、K3.6〜5.0mEq/L)。電解質は消化管での吸収や腎臓での排泄を通じて調節されています。
もともと細胞外に少ないカリウムが高濃度になると高カリウム血症とよばれます。静止膜電位が小さくなり、洞房結節の興奮の伝導が遅れ、徐脈となり、最終的に心停止につながるので、治療の対象になります。高カリウム血症は腎臓からのK排泄の低下(腎不全、K保持性利尿薬、など)、K摂取の増加(食事(特に果物)、医原性)、Kの細胞外への異常な移動(溶血、熱傷、糖尿病、など)によって起こります1)。治療としては、先ず原因の治療が行われますが、緊急時は血液透析を行います。
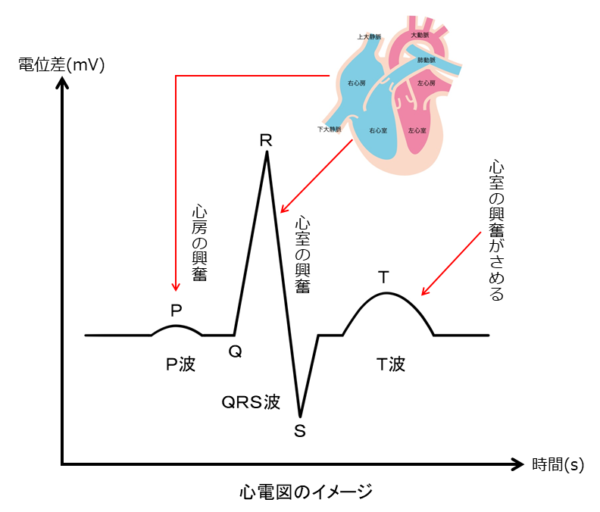
高カリウム血症は心電図に変化が現れます。心電図のP波は心房の興奮、QRS波は心室の興奮、T波は心室の興奮の消退を示します。血清カリウムが5.5mEq/Lを上回った場合、PR延長およびQT短縮に加え,左右対称のT波の増高尖鋭化(テント状T波)を特徴とする伝導の遅延が認められます。6.5mEq/Lを超えた場合は,さらなる伝導の遅延とそれに伴うPR間隔やQRS幅の延長、8.0~9.0mEq/L程度になるとP波の消失、さらに、10.0mEq/L以上となると、QRS波は変形して正弦波パターンとなり,心室細動または心静止へと至ります。
一方、低カリウム血症は嘔吐・下痢や利尿薬の使用時に起こります。進行すると、心室性不整脈を起こしやすくなり、やはり突然死の原因になります。治療としてカリウム製剤(KCl、アスパラギン酸カリウム、リン酸二カリウム)を点滴中に追加して使います。また、心臓外科手術では手術中に血中にKClを入れ、意図的に心停止を起こして手術することもあります。K製剤は急速静注すると心停止を起こすため、要注意薬とされ、注意喚起の表示や製剤の工夫などの取り組みがなされています。しかし、急速静注に関連した医療事故事例が現在でも報告されています2)。
カリウムによる安楽死
法医学において、カリウムが問題になることがあります。血中にカリウム製剤が急速に大量注入されると、心停止が起こり突然死します。1991年、大学病院で、末期の多発性骨髄腫で入院中の患者の苦痛を見かねた家族から苦痛の除去と延命の中止を強く要請された担当医がKCl製剤を静脈注射して、患者を死亡させました。我が国ではこのような積極的安楽死は法的に認められず、殺人罪に問われました。
解剖の限界
カリウム製剤が意図的に血管内に急速大量注入されて心停止が起こり死亡したと仮定します。このような場合、医師は不自然死(異状死)として警察に届出を行い、法医解剖されると考えられます。しかし、高カリウム血症では肉眼所見、病理組織所見に変化は見られません。解剖で形態的変化は確認できますが、高カリウム血症による心停止のような機能変化は見つけられません。
血液中のK濃度を調べれば、高カリウム血症が死因とわかりそうですが、実際はそうではありません。死後、15分のうちに血液中の赤血球が破壊(溶血)され、Kが血液中に漏れ出し、10mEq/Lを越えます3)。生前の高カリウム血症でなくても、解剖時に得られた死体血では高カリウム血症であることが普通です。つまり、死体血を測定しても高カリウム血症は証明できません。これは解剖による死因究明の限界です。高カリウム血症を検査で証明するためには、死亡直前の血液についての検査が必要になります。また、解剖で注射痕が見つかれば、医療機関の受診歴がない場合、覚せい剤など薬物の乱用も疑い、また、K製剤の注射も除外できないことも含め、法医学者は警察に詳しく捜査するように助言します。
おわりに
K+、Na+、Ca2+、Cl–などはありふれた電解質イオンですが、生命活動に必須です。これらは、毒物ではありませんが、それらのバランスが崩れると、死に直結します。法医学者泣かせの元素と言えます。
参考文献:
1.高カリウム血症. 腎・尿路系の疾患. 内科学 第8版. 杉本恒明、小俣政男、水野美邦編纂. 朝倉書店. 2003年.
2. 【2】カリウム製剤の急速静注に関連した事例. 医療事故情報収集等事業第40回報告書(平成26年10月〜12月).p.127-142. 2014年.
3. Coe JI. Postmortem chemistry update: Emphasis on forensic application. Am J Forensic Med Pathol 14:, 91-117, 1993.
上村 公一
最新記事 by 上村 公一 (全て見る)
- アスベスト - 2025年3月24日
- 血痕の検査 - 2025年2月24日
- 塩素ガス(Cl2)中毒 - 2025年1月27日